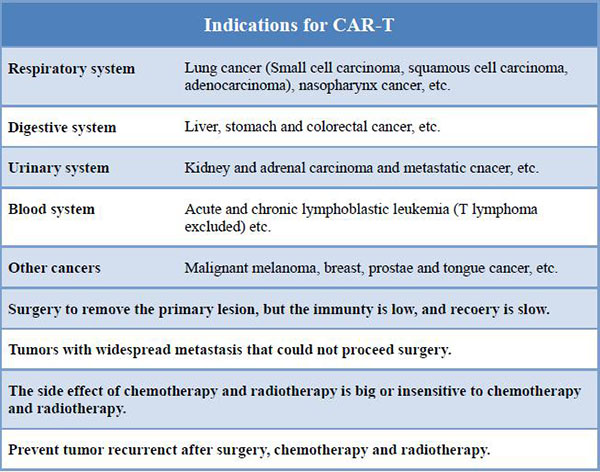
CAR-T (سلول T گیرنده آنتی ژن کایمریک) چیست؟
ابتدا بیایید نگاهی به سیستم ایمنی بدن انسان بیندازیم.
سیستم ایمنی از شبکه ای از سلول ها، بافت ها و اندام ها تشکیل شده است که برای محافظت از بدن با هم کار می کنند.یکی از سلولهای مهم درگیر، گلبولهای سفید خون هستند که لکوسیتها نیز نامیده میشوند، که در دو نوع اصلی وجود دارند که ترکیب میشوند تا ارگانیسمها یا مواد بیماریزا را جستجو کرده و از بین ببرند.
دو نوع اصلی لکوسیت عبارتند از:
Ø فاگوسیت ها، سلول هایی که ارگانیسم های مهاجم را می جوند
Ø لنفوسیت ها، سلول هایی که به بدن اجازه می دهند مهاجمان قبلی را به خاطر بیاورد و بشناسد و به بدن کمک می کند آنها را از بین ببرد.
تعدادی از سلول های مختلف فاگوسیت در نظر گرفته می شوند.رایج ترین نوع آن نوتروفیل است که در درجه اول با باکتری ها مبارزه می کند.اگر پزشکان نگران عفونت باکتریایی هستند، ممکن است آزمایش خون را برای بررسی اینکه آیا بیمار تعداد نوتروفیل های ناشی از عفونت افزایش یافته است یا خیر، درخواست کنند.انواع دیگر فاگوسیت ها وظایف خاص خود را دارند تا مطمئن شوند که بدن به طور مناسب به نوع خاصی از مهاجم پاسخ می دهد.
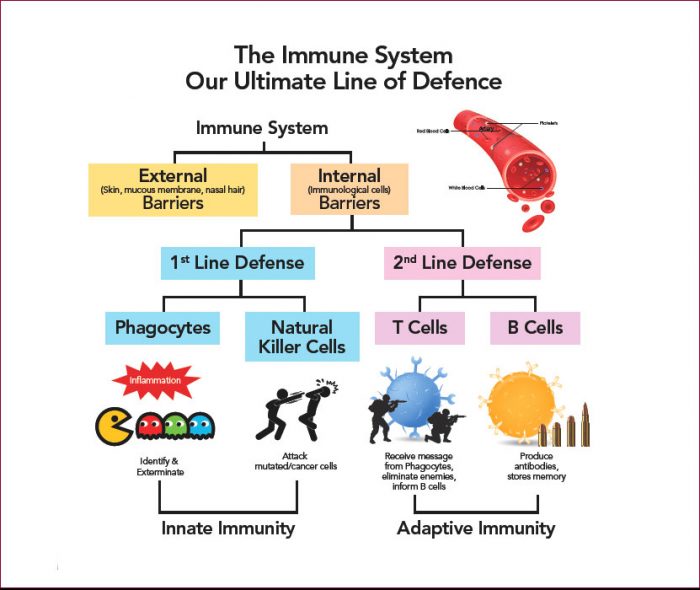
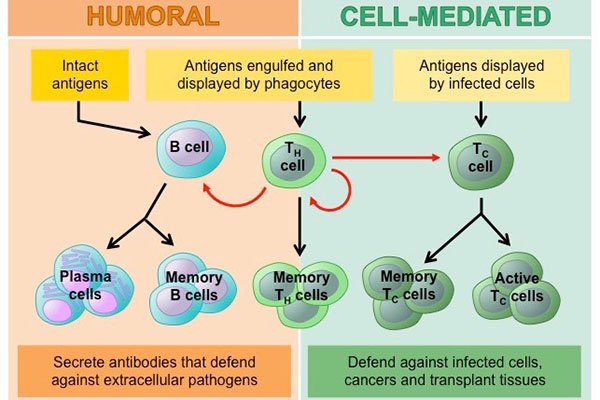
دو نوع لنفوسیت لنفوسیت های B و لنفوسیت های T هستند.لنفوسیت ها از مغز استخوان شروع می شوند و یا در آنجا می مانند و به سلول های B بالغ می شوند یا به سمت غده تیموس می روند و در آنجا به سلول های T بالغ می شوند.لنفوسیتهای B و لنفوسیتهای T عملکردهای جداگانهای دارند: لنفوسیتهای B مانند سیستم اطلاعاتی نظامی بدن هستند که به دنبال اهداف خود هستند و دفاعی را برای قفل کردن روی آنها ارسال میکنند.سلول های T مانند سربازان هستند که مهاجمانی را که سیستم اطلاعاتی شناسایی کرده است، نابود می کنند.
سیستم ایمنی از شبکه ای از سلول ها، بافت ها و اندام ها تشکیل شده است که برای محافظت از بدن با هم کار می کنند.یکی از سلولهای مهم درگیر، گلبولهای سفید خون هستند که لکوسیتها نیز نامیده میشوند، که در دو نوع اصلی وجود دارند که ترکیب میشوند تا ارگانیسمها یا مواد بیماریزا را جستجو کرده و از بین ببرند.
دو نوع اصلی لکوسیت عبارتند از:
Ø فاگوسیت ها، سلول هایی که ارگانیسم های مهاجم را می جوند
Ø لنفوسیت ها، سلول هایی که به بدن اجازه می دهند مهاجمان قبلی را به خاطر بیاورد و بشناسد و به بدن کمک می کند آنها را از بین ببرد.
تعدادی از سلول های مختلف فاگوسیت در نظر گرفته می شوند.رایج ترین نوع آن نوتروفیل است که در درجه اول با باکتری ها مبارزه می کند.اگر پزشکان نگران عفونت باکتریایی هستند، ممکن است آزمایش خون را برای بررسی اینکه آیا بیمار تعداد نوتروفیل های ناشی از عفونت افزایش یافته است یا خیر، درخواست کنند.انواع دیگر فاگوسیت ها وظایف خاص خود را دارند تا مطمئن شوند که بدن به طور مناسب به نوع خاصی از مهاجم پاسخ می دهد.
دو نوع لنفوسیت لنفوسیت های B و لنفوسیت های T هستند.لنفوسیت ها از مغز استخوان شروع می شوند و یا در آنجا می مانند و به سلول های B بالغ می شوند یا به سمت غده تیموس می روند و در آنجا به سلول های T بالغ می شوند.لنفوسیتهای B و لنفوسیتهای T عملکردهای جداگانهای دارند: لنفوسیتهای B مانند سیستم اطلاعاتی نظامی بدن هستند که به دنبال اهداف خود هستند و دفاعی را برای قفل کردن روی آنها ارسال میکنند.سلول های T مانند سربازان هستند که مهاجمانی را که سیستم اطلاعاتی شناسایی کرده است، نابود می کنند.
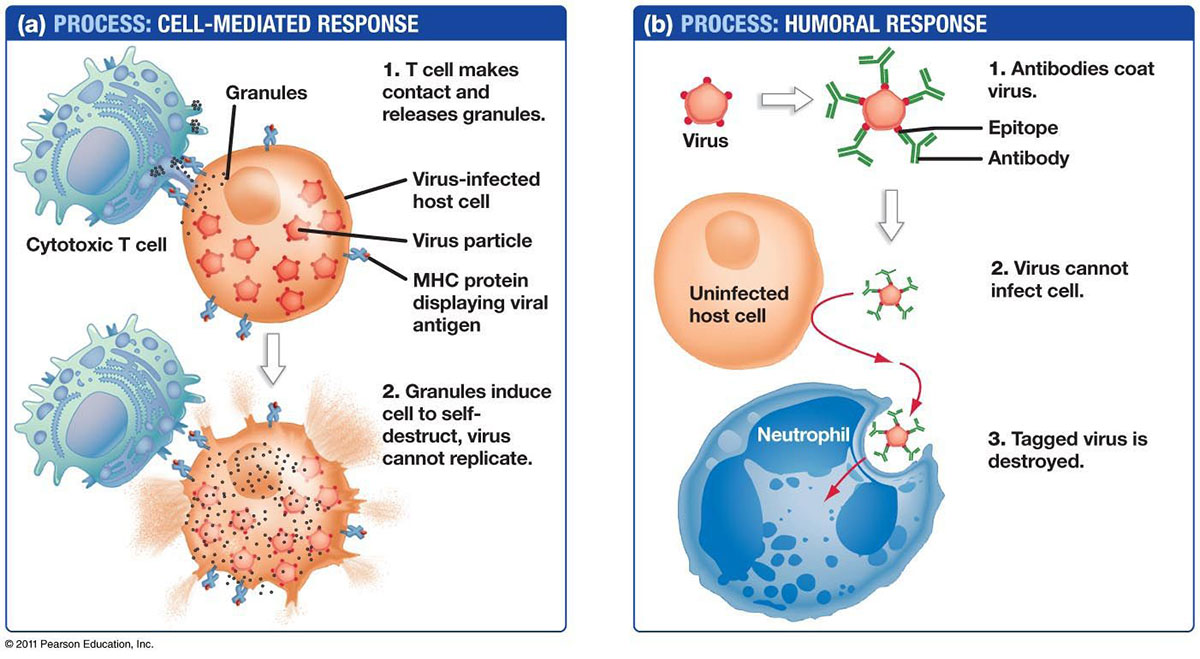
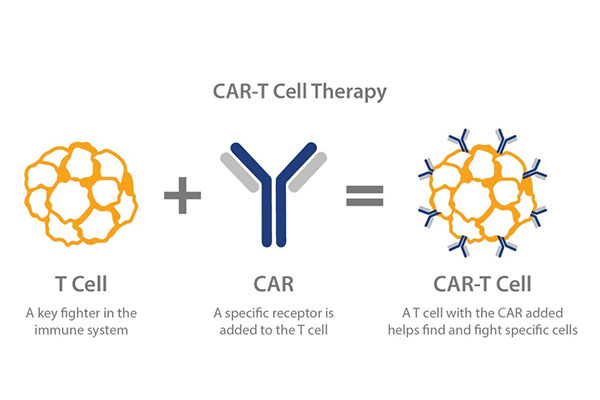
فناوری سلول های T گیرنده آنتی ژن کایمریک (CAR): نوعی ایمونوتراپی سلولی سازگار (ACI) است.سلول T بیمار CAR را از طریق فناوری بازسازی ژنتیکی بیان میکند، که باعث میشود سلولهای T موثر، هدفمند، کشندهتر و پایدارتر از سلولهای ایمنی معمولی باشند و میتوانند بر ریزمحیط سرکوبکننده ایمنی موضعی تومور غلبه کنند و تحمل ایمنی میزبان را بشکنند.این یک درمان ضد تومور سلول ایمنی خاص است.
اصل CART این است که «نسخه طبیعی» سلولهای T ایمنی خود بیمار را خارج کند و مهندسی ژن را ادامه دهد، در شرایط آزمایشگاهی برای اهداف خاص تومور سلاح ضد نفر بزرگ «گیرنده آنتی ژن کایمریک (CAR)» جمعآوری کند، و سپس تغییر یافته را تزریق کند. سلولهای T به بدن بیمار برمیگردند، گیرندههای سلولی اصلاحشده جدید مانند نصب یک سیستم راداری است که قادر است سلولهای T را به مکانیابی و تخریب سلولهای سرطانی هدایت کند.
مزیت CART در BPIH
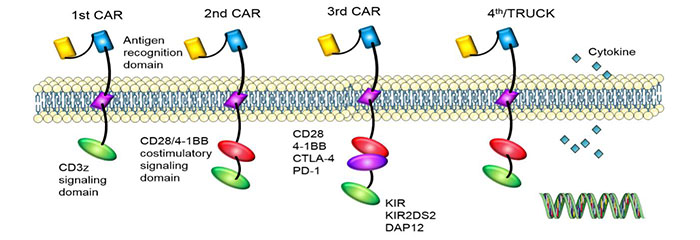
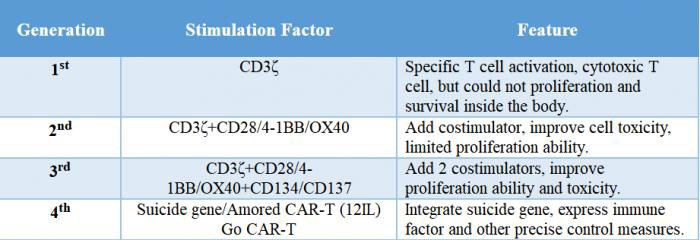
با توجه به تفاوت در ساختار دامنه سیگنال درون سلولی، CAR چهار نسل را توسعه داده است.ما از آخرین نسل CART استفاده می کنیم.
1خیاباننسل: تنها یک جزء سیگنال درون سلولی وجود داشت و اثر مهار تومور ضعیف بود.
2ndنسل: یک مولکول تحریک کننده بر اساس نسل اول اضافه شد و توانایی سلول های T برای کشتن تومورها بهبود یافت.
3rdنسل: بر اساس نسل دوم CAR، توانایی سلول های T برای مهار تکثیر تومور و ترویج آپوپتوز به طور قابل توجهی بهبود یافته است.
4thتولید: سلولهای CAR-T میتوانند با فعال کردن فاکتور رونویسی پاییندست NFAT برای القای اینترلوکین-12 پس از شناسایی آنتیژن هدف توسط CAR، در پاکسازی جمعیت سلولهای تومور نقش داشته باشند.
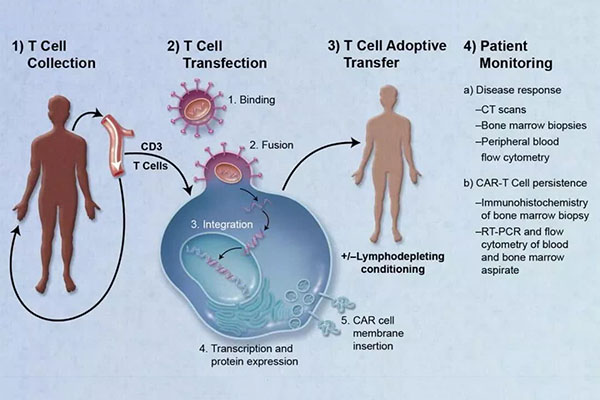
روش درمان
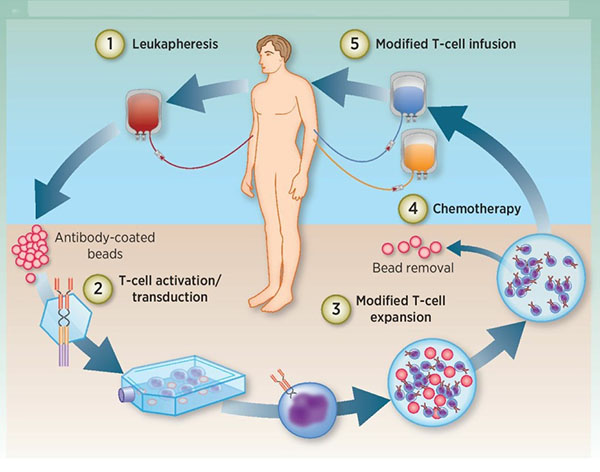
1) جداسازی گلبول های سفید: سلول های T بیمار از خون محیطی جدا می شوند.
2) فعال سازی سلول های T: دانه های مغناطیسی (سلول های دندریتیک مصنوعی) پوشیده شده با آنتی بادی ها برای فعال کردن سلول های T استفاده می شود.
انتقال: سلول های T به طور ژنتیکی برای بیان CAR در شرایط آزمایشگاهی مهندسی شده اند.
3) تکثیر: سلول های T اصلاح شده ژنتیکی در شرایط آزمایشگاهی تکثیر می شوند.
4) شیمی درمانی: بیمار قبل از تزریق مجدد سلول های T تحت شیمی درمانی قرار می گیرد.
5) تزریق مجدد: سلول های T اصلاح شده ژنتیکی دوباره به بیمار تزریق می شوند.
مزایای:
1)سلولهای CAR T بسیار هدفمند هستند و میتوانند سلولهای تومور را با ویژگی آنتی ژنی به طور موثرتری از بین ببرند.
2)درمان با سلول های CAR-T به زمان کمتری نیاز دارد.CAR T به کمترین زمان برای کشت سلولهای T نیاز دارد، زیرا به سلولهای کمتری تحت اثر درمان مشابه نیاز دارد.چرخه کشت آزمایشگاهی را می توان تا 2 هفته کوتاه کرد که تا حد زیادی زمان انتظار را کاهش داد.
3)CAR می تواند نه تنها آنتی ژن های پپتیدی، بلکه آنتی ژن های قند و لیپیدی را نیز شناسایی کند و دامنه هدف آنتی ژن های تومور را گسترش دهد.درمان CAR T همچنین توسط آنتی ژن های پروتئینی سلول های تومور محدود نمی شود.CAR T می تواند از آنتی ژن های غیر پروتئینی قند و لیپیدی سلول های تومور برای شناسایی آنتی ژن ها در ابعاد مختلف استفاده کند.
4)CAR-T دارای قابلیت تکرارپذیری با طیف وسیع است.از آنجایی که مکانهای خاصی در سلولهای تومور متعدد مانند EGFR بیان میشوند، یک ژن CAR برای این آنتیژن میتواند پس از ساخته شدن به طور گسترده مورد استفاده قرار گیرد.
5)سلول های CAR T عملکرد حافظه ایمنی دارند و می توانند برای مدت طولانی در بدن زنده بمانند.برای جلوگیری از عود تومور اهمیت بالینی زیادی دارد.